Rankiem 24 czerwca 2014 r., We wtorek Vanessa Johnson Brandon obudziła się wcześnie w swoim małym ceglanym domu w północnym Baltimore i poczuła się naprawdę chora. Na początku myślała, że ma zatrucie pokarmowe, ale po godzinach bólu brzucha, wymiotów i biegunki zadzwoniła do swojej córki, Keara Grade, która była w pracy. „Czuję, że go tracę”, powiedziała kobieta, którą wszyscy nazywali panną Vanessą. Keara błagała ją, aby wezwała pogotowie, ale jej matka chciała poczekać, aż jej mąż, Marlon, wróci do domu, aby mógł odwieźć ją na pogotowie. Lekarze tam zrobili tomografię komputerową, która wykazała dużą masę w jej okrężnicy.
powiązana zawartość
- Ten oparty na DNA atak na raka może po prostu zadziałać
- Gdzie jesteśmy w poszukiwaniu szczepionki przeciwnowotworowej
Słysząc o masie, przeraziłem ją. Jej własna matka zmarła na raka piersi w wieku 56 lat. Odtąd 40-letnia panna Vanessa została matriarchą dużej rodziny, w której skład wchodziła jej siedmioro młodsze rodzeństwo i ich dzieci. Ponieważ wiedziała, jak to jest mieć ukochaną osobę z chorobą nowotworową, dołączyła do duszpasterstwa kościelnego ochotników, którzy pomagali chorym na raka przy pracach domowych i wizytach lekarskich. Kiedy przygotowywała posiłki dla pacjentów z rakiem zbyt słabych, by gotować dla siebie, nie mogła wiedzieć, że choroba też kiedyś nadejdzie.
Lekarze z pogotowia ratunkowego powiedzieli pannie Vanessie, że nie otrzyma wyników badań kontrolnych - kolonoskopii i biopsji - aż do weekendu 4 lipca. Musiała się uśmiechnąć przez swoje 60. urodziny 6 lipca, podsycając leki na mdłości i ból, aby przetrwać dzień.
O 9:30 następnego ranka zadzwonił lekarz z Greater Baltimore Medical Center. Nie powiedział: „Siedzisz?”. Nie powiedział: „Czy jest tam ktoś z tobą?”. Później panna Vanessa powiedziała lekarzowi, który był po młodej stronie, że kiedy przekazuje wstrząsające wiadomości. przez telefon powinien spróbować użyć trochę więcej łaski.
Był to rak, tak jak obawiała się panna Vanessa. To było w jej okrężnicy, a także coś działo się w jej żołądku. Plan polegał na natychmiastowym zadziałaniu, a następnie wyeliminowaniu raka, jaki pozostał po zastosowaniu chemioterapii.
Tak zaczęły się dwa lata piekła dla panny Vanessy i jej dwójki dzieci - Keari, która ma teraz 45 lat, i Stanley Grade, 37 lat - którzy mieszkają w pobliżu i byli w stałym kontakcie z matką i mężem. Operacja trwała pięć godzin. Powrót do zdrowia był powolny, co doprowadziło do większej liczby skanów i badań krwi, które wykazały, że rak rozprzestrzenił się już na wątrobę. Jej lekarze postanowili rozpocząć od panny Vanessy tak mocny napar chemoterapii, jak tylko mogli.
Co dwa tygodnie panna Vanessa przeżywała trzy proste dni wyczerpującej chemii, podawanej dożylnie w jej domu. Keara i jej dwaj nastoletni synowie często przychodzili, aby pomóc, ale starszy chłopak tylko machał do panny Vanessy z drzwi jej sypialni, gdy wybiegł do innej części domu. Po prostu nie mógł znieść widoku swojej babci tak chorej.
Panna Vanessa włączała się na 11 miesięcy, wizualizując się coraz lepiej, ale nigdy tak naprawdę nie czując się lepiej. Następnie w lipcu 2015 r. Lekarz powiedział jej, że nic więcej nie może dla niej zrobić.
„Moja mama była zdruzgotana” - mówi Keara. Keara powiedziała matce, żeby nie słuchała strasznych prognoz lekarza. „Powiedziałem jej:„ Diabeł był kłamcą - nie pozwolimy na to ”.
Tak więc Keara - wraz z mężem, bratem i narzeczoną braci Miss Vanessy - zaczął googlować jak szalony. Wkrótce znaleźli inne centrum medyczne, które może zaoferować leczenie. Ale to było w Illinois, w mieście Syjon - imię to panna Vanessa przyjęła jako dobry znak, ponieważ było to również imię jej 5-letniego wnuka. Kilka dni wcześniej mały Syjon zapytał babcię, czy wierzy w cuda.

Lekarstwo wewnątrz: naukowcy uwalniają układ odpornościowy, aby zabić raka
Ta książka, oparta w całości na wywiadach z badaczami, jest historią pionierów immunoonkologii. To historia porażki, zmartwychwstania i sukcesu. To opowieść o nauce, opowieść o odkryciu, intuicji i przebiegłości. To rzut oka na życie i przemyślenia najbardziej utalentowanych naukowców medycznych na naszej planecie.
KupowaćRodzina zorganizowała zbiórkę pieniędzy dla Stanleya, aby co dwa tygodnie jechał z matką samolotem do Chicago, jeździł do Syjonu i zatrzymywał się w lokalnym hotelu Country Inn & Suites na trzy dni ambulatoryjnej chemioterapii. Czułem się jak powtórka jej leczenia w Baltimore - gorzej, ponieważ leki dostarczano w hotelu zamiast w jej sypialni, a chemioterapia spowodowała uszkodzenie nerwów, które doprowadziło do bólu, mrowienia i drętwienia rąk i nóg panny Vanessy. A potem, w maju 2016 r., Także lekarz z Illinois powiedział, że nic więcej nie może dla niej zrobić. Ale przynajmniej zaoferował kawałek nadziei: „Idź na badanie kliniczne”. Kilka tygodni później, zdesperowana, panna Vanessa i Keara zaczęły mieć nadzieję na leczenie z udziałem jemioły. Wzięli udział w sesji informacyjnej w Ramada wychwalającej właściwości przeciwnowotworowe ekstraktu roślinnego. Ale kiedy dowiedzieli się, że rejestracja będzie kosztować 5000 $, odeszli przygnębieni.
Wreszcie mąż panny Vanessy natknął się na stronę internetową badania klinicznego, które wydawało się uzasadnione, coś w toku w Immunoterapii Nowotworowej im. Johns Hopkins Bloomberg-Kimmel, tuż przy ich domu. Ta nowa opcja leczenia obejmowała immunoterapię, coś znacznie różniącego się od wszystkiego, przez co przeszła. Zamiast zatruć guz chemioterapią lub zlikwidować go promieniowaniem, immunoterapia zabija raka od wewnątrz, rekrutując naturalny system obronny organizmu do wykonania zadania. Istnieje wiele różnych podejść, w tym spersonalizowane szczepionki i specjalnie zaprojektowane komórki hodowane w laboratorium. (Patrz „Szczepionka przeciwnowotworowa?” I „Atak oparty na DNA”)
Próba w Hopkins obejmowała rodzaj immunoterapii znany jako inhibitor punktu kontrolnego, który odblokowuje moc najlepszej broni układu odpornościowego: komórki T. Zanim panna Vanessa zadzwoniła, inne badania wykazały już wartość inhibitorów punktów kontrolnych, a Food and Drug Administration zatwierdziło cztery z nich do stosowania w kilku rodzajach raka. Badacze Hopkinsa zastanawiali się nad nowym sposobem stosowania jednego z tych leków, który w ogóle nie działał u większości pacjentów, ale u niektórych działał spektakularnie dobrze. Ich badanie miało na celu potwierdzenie wcześniejszych ustaleń, które wydawały się prawie zbyt piękne, aby mogły być prawdziwe.
„Z pierwszym pacjentem, który zareagował na ten lek, było to niesamowite” - mówi Dung Le, onkolog Hopkins, o prostych ciemnych włosach i energii pływającej. Większość jej badań dotyczyła desperacko chorych pacjentów; nie była przyzwyczajona do tego, że jej eksperymentalne zabiegi przynoszą wiele dobrego. „Gdy widzisz wiele odpowiedzi, jesteś podekscytowany”.








 Komórki są wykorzystywane do badań immunoterapii w Bloomberg-Kimmel Institute. (Greg Kahn)
Komórki są wykorzystywane do badań immunoterapii w Bloomberg-Kimmel Institute. (Greg Kahn)  Pracownik naukowy Shuming Chen i kierownik laboratorium Tracee McMiller wyciągają pudełka z zamrożonych komórek z kadzi z ciekłym azotem. (Greg Kahn)
Pracownik naukowy Shuming Chen i kierownik laboratorium Tracee McMiller wyciągają pudełka z zamrożonych komórek z kadzi z ciekłym azotem. (Greg Kahn)  Annie Wu, doktorantka pracująca w Bloomberg-Kimmel Institute, bada zabarwione komórki guza trzustki pobrane od myszy. (Greg Kahn)
Annie Wu, doktorantka pracująca w Bloomberg-Kimmel Institute, bada zabarwione komórki guza trzustki pobrane od myszy. (Greg Kahn)  Lodówki przechowują materiały z trwających badań. (Greg Kahn)
Lodówki przechowują materiały z trwających badań. (Greg Kahn) 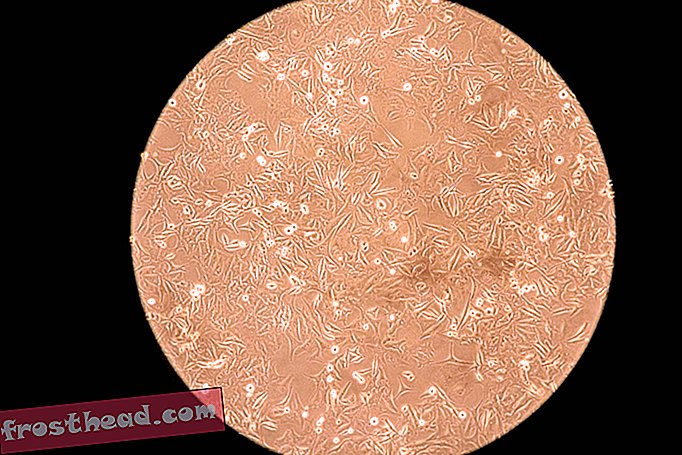 Komórki czerniaka są widoczne pod mikroskopem w laboratorium Bloomberga-Kimmela w Topalian. (Greg Kahn)
Komórki czerniaka są widoczne pod mikroskopem w laboratorium Bloomberga-Kimmela w Topalian. (Greg Kahn)  Technicy laboratoryjni i studenci analizują komórki nowotworowe w Bloomberg-Kimmel Institute for Cancer Immunotherapy w Johns Hopkins Hospital. (Greg Kahn)
Technicy laboratoryjni i studenci analizują komórki nowotworowe w Bloomberg-Kimmel Institute for Cancer Immunotherapy w Johns Hopkins Hospital. (Greg Kahn)  Doktorantka Annie Wu bada komórki guza trzustki od myszy w laboratorium w Bloomberg-Kimmel Institute for Cancer Immunotherapy. (Greg Kahn)
Doktorantka Annie Wu bada komórki guza trzustki od myszy w laboratorium w Bloomberg-Kimmel Institute for Cancer Immunotherapy. (Greg Kahn)  Starszy specjalista ds. Badań James Leatherman używa narzędzia do edycji genów Crispr do manipulowania komórkami w szpitalu Johns Hopkins. (Greg Kahn)
Starszy specjalista ds. Badań James Leatherman używa narzędzia do edycji genów Crispr do manipulowania komórkami w szpitalu Johns Hopkins. (Greg Kahn)  Naukowcy przygotowują terapie szczepionkami przeciwnowotworowymi w placówce w Bloomberg-Kimmel Institute for Cancer Immunotherapy. (Greg Kahn)
Naukowcy przygotowują terapie szczepionkami przeciwnowotworowymi w placówce w Bloomberg-Kimmel Institute for Cancer Immunotherapy. (Greg Kahn) Kiedy panna Vanessa złożyła swoją pierwszą wizytę w Le w sierpniu 2016 r., Lekarz wyjaśnił, że nie każdy pacjent z zaawansowanym rakiem jelita grubego kwalifikuje się do badania. Badacze szukali osób o pewnym profilu genetycznym, które według nich przyniosłyby największe korzyści. To był strzał w dziesiątkę - tylko około jedna osoba na osiem pasowałaby do rachunku. Gdyby miała odpowiednie DNA, mogłaby dołączyć do procesu. Jeśli tego nie zrobi, będzie musiała szukać gdzie indziej.
Mniej więcej tydzień później panna Vanessa była w kuchni, w radosnym pokoju z jasnożółtymi szafkami, kiedy zadzwonił telefon. Identyfikator dzwoniącego wskazywał numer Hopkinsa. „Nie chciałem, żeby ktoś do ciebie dzwonił oprócz mnie”, powiedział główny badacz badania, Daniel Laheru. Miał dobrą wiadomość: jej geny „idealnie pasowały” do kryteriów badania klinicznego. Powiedział jej, żeby od razu weszła, żeby mogli wykonać pracę krwi, podpisać dokumenty i rozpocząć leczenie. Panna Vanessa wspomina: „Płakałam tak mocno, że widziałam gwiazdy”.
**********
Badanie było częścią szeregu obiecujących zmian w immunoterapii - pozornego sukcesu z dnia na dzień, który w rzeczywistości trwał ponad 100 lat. W latach 90. XIX wieku nowojorski chirurg William Coley dokonał zaskakującej obserwacji. Szukał dokumentacji medycznej w poszukiwaniu czegoś, co pomogłoby mu zrozumieć mięsaka, raka kości, który niedawno zabił jego młodego pacjenta, i natknął się na przypadek malarza domowego z mięsakiem na szyi, który pojawiał się ponownie pomimo wielu operacji usunięcia to. Po czwartej nieudanej operacji u malarza domowego rozwinęła się poważna infekcja paciorkowcem, która według lekarzy na pewno go zabije. Nie tylko przeżył infekcję, ale kiedy wyzdrowiał, mięsak praktycznie zniknął.
Coley kopał głębiej i znalazł kilka innych przypadków remisji po raku po zakażeniu paciorkowcem. Doszedł do wniosku - niepoprawnie, jak się okazało - że infekcja zabiła guz. Odbywał promocję tego pomysłu, dając około 1000 pacjentom z rakiem infekcje paciorkowcami, które spowodowały, że byli poważnie chorzy, ale z których, jeśli wyzdrowiali, czasami nie mieli raka. W końcu opracował eliksir, toksyny Coleya, który był szeroko stosowany na początku XX wieku, ale wkrótce stracił przychylność jako promieniowanie, a następnie chemioterapia zaczęła odnosić sukcesy w leczeniu raka.
Następnie w latach siedemdziesiątych naukowcy spojrzeli na badania Coleya i zdali sobie sprawę, że to nie infekcja zabiła guz malarza; był to sam układ odpornościowy, stymulowany infekcją bakteryjną.
W zdrowym ciele komórki T aktywują swoją broń, ilekroć układ odpornościowy wykryje coś innego lub obcego. Może to być wirus, bakteria, inny rodzaj czynnika chorobotwórczego, przeszczepiony narząd lub nawet bezpańska komórka rakowa. Ciało w sposób ciągły wytwarza zmutowane komórki, z których niektóre mogą potencjalnie przekształcić się w rakowe, ale obecne myślenie jest takie, że układ odpornościowy niszczy je, zanim będą w stanie je uchwycić.
Gdy naukowcy rozpoznali potencjał układu immunologicznego do walki z rakiem, zaczęli szukać sposobów, aby go wbić w życie, mając nadzieję na leczenie mniej szkodliwe niż chemioterapia, w której często stosuje się trucizny tak toksyczne, że leczenie może być gorsze niż choroba . To podejście oparte na odporności dobrze wyglądało na papierze i zwierzętach laboratoryjnych i pokazało przebłyski nadziei u ludzi. Na przykład Steven Rosenberg i jego koledzy z Narodowego Instytutu Zdrowia Narodowego Instytutu Raka napisali nagłówki, gdy usunęli białe krwinki pacjenta, aktywowali je w laboratorium składnikiem układu odpornościowego znanym jako interleukina-2 i wlali w walce z rakiem komórki z powrotem do pacjenta w nadziei na stymulowanie organizmu w celu lepszego zaopatrzenia komórek zwalczających raka. Rosenberg znalazł się na okładce „Newsweeka”, gdzie został okrzyknięty faktem, że znalazł się u progu leczenia raka. To było w 1985 roku. FDA zatwierdziła interleukinę-2 dla dorosłych z czerniakiem z przerzutami i rakiem nerki. Ale immunoterapia pozostawała głównie na marginesie przez dziesięciolecia, ponieważ pacjenci przechodzili kolejne etapy chemioterapii i radioterapii. „Leczyliśmy raka u myszy od wielu, wielu lat. . . ale obietnica ta była niespełniona przez bardzo długi czas wśród ludzi ”- mówi Jonathan Powell, dyrektor stowarzyszony Bloomberg-Kimmel Institute w Hopkins.
 Dung Le, płodny badacz, był autorem ośmiu badań w 2017 r. Dwa z nich dotyczyły zapalenia stawów, możliwego działania niepożądanego inhibitorów punktów kontrolnych. (Greg Kahn)
Dung Le, płodny badacz, był autorem ośmiu badań w 2017 r. Dwa z nich dotyczyły zapalenia stawów, możliwego działania niepożądanego inhibitorów punktów kontrolnych. (Greg Kahn) Rzeczywiście, wielu ekspertów od raka straciło wiarę w to podejście w ciągu następnej dekady. „Nikt nie wierzył w immunoterapię oprócz naszej własnej społeczności” - mówi Drew Pardoll, dyrektor BKI. Brak wsparcia był frustrujący, ale Pardoll twierdzi, że miał jeden zbawienny efekt: uczynił immunoterapię bardziej kolegialną i mniej gryzącą niż wiele innych dziedzin nauki. „Kiedy jesteś trochę ostracyzowany, myślę, że to naturalna część ludzkiej natury ... powiedzieć:„ No cóż, nasze pole będzie martwe, jeśli nie będziemy ze sobą współpracować, i nie powinno nie będą dotyczyły jednostek - powiedział Pardoll. Nazywa niedawną eksplozję sukcesów „czymś w rodzaju Zemsty Nerdów ”.
Zgodnie z duchem współpracy badacze zajmujący się immunoterapią z sześciu konkurujących instytucji utworzyli zespół znany jako CheckPoints, który występuje na corocznym spotkaniu American Society of Clinical Oncology i innych miejscach. Gracz harmonijki zespołu, James Allison z MD Anderson Cancer Center w Houston, pomógł ustawić immunoterapię na obecnym kursie, pracując nad inhibitorami punktów kontrolnych w 1996 roku, kiedy był w Berkeley. Jako pierwszy udowodnił, że zablokowanie punktu kontrolnego CTLA-4 (skrót od „cytotoksycznego antygenu limfocytów T”) za pomocą przeciwciała wytworzy odpowiedź przeciwnowotworową. Jak to ujął Pardoll, gdy Allison zademonstrowała ten pierwszy system punktów kontrolnych, „mieliśmy cele molekularne. Wcześniej była to czarna skrzynka ”.
System punktów kontrolnych, gdy działa tak, jak powinien, jest prosty: wykrywany jest najeźdźca, namnażają się komórki T. Invader jest zniszczony, komórki T są dezaktywowane. Gdyby komórki T pozostały aktywne bez najeźdźcy lub nieuczciwej komórki do walki, mogłyby spowodować dodatkowe uszkodzenie własnych tkanek organizmu. Tak więc układ odpornościowy zawiera mechanizm hamowania. Receptory na powierzchni komórek T szukają partnerów wiążących na powierzchni innych komórek, wskazując, że komórki te są zdrowe. Kiedy receptory te znajdą białka, których szukają, zamykają komórki T, dopóki nie zauważą nowego najeźdźcy.
Komórki nowotworowe są w stanie wyrządzić szkody częściowo, ponieważ kooptują te punkty kontrolne - w efekcie hakują układ odpornościowy poprzez aktywację hamulców. To sprawia, że komórki T są bezsilne, umożliwiając wzrost komórek rakowych bez przeszkód. Teraz naukowcy zastanawiają się, jak zbudować zapory ogniowe blokujące hakerów. Inhibitory punktu kontrolnego dezaktywują hamulce i pozwalają komórkom T ponownie ruszyć. To pozwala ciału zabijać komórki rakowe.
Suzanne Topalian, koleżanka Pardolla z Bloomberg ~ Kimmel Institute (a także jego żona), odegrała kluczową rolę w określeniu innego sposobu wykorzystania układu odpornościowego do walki z rakiem. Po pracy jako pracownik w laboratorium Rosenberga została szefową własnego laboratorium NIH w 1989 roku i przeniosła się do Johns Hopkins w 2006 roku. W Hopkins prowadziła grupę badaczy, którzy jako pierwsi testowali leki blokujące immunologiczny receptor punkt kontrolny PD-1— skrót od „programowana śmierć-1” - i białka, które ją wyzwalają, PD-L1 i PD-L2.
 Drew Pardoll (po lewej) i Suzanne Topalian (po prawej), dwaj wiodący badacze immunoterapii, poznali się przy projektorze slajdów i pobrali się w 1993 roku. (Greg Kahn)
Drew Pardoll (po lewej) i Suzanne Topalian (po prawej), dwaj wiodący badacze immunoterapii, poznali się przy projektorze slajdów i pobrali się w 1993 roku. (Greg Kahn) W 2012 roku Topalian podzielił się kilkoma oczekiwanymi odkryciami podczas dorocznego spotkania American Society of Clinical Oncology. W badaniu niwolumabu, inhibitora PD-1, wysoki odsetek z 296 pacjentów wykazał „całkowitą lub częściową odpowiedź”: 28 procent z czerniakiem, 27 procent z rakiem nerki i 18 procent z osobami niebędącymi drobnokomórkowy rak płuc. Odpowiedzi te były niezwykłe, biorąc pod uwagę, że wszyscy pacjenci mieli zaawansowane nowotwory i nie zareagowali na inne leczenie. Wiele osób zostało poinformowanych przed procesem, że dzieli ich tygodnie lub miesiące od śmierci. U dwóch trzecich pacjentów poprawa utrzymywała się przez co najmniej rok.
Przemówienie Topaliana nastąpiło po prezentacji Scott Tykodi z Fred Hutchinson Cancer Research Center w Seattle, który opisał inne badanie z podobnie imponującymi wynikami. Później tego samego dnia New York Times zacytował doradcę inwestycyjnego, który powiedział, że inhibitory punktu kontrolnego „mogą być najbardziej ekscytującą okazją kliniczną i komercyjną w onkologii”.
**********
Mimo to ToPalian był czymś mistyfikowany. Podczas testowania konkretnego inhibitora punktu kontrolnego ona i jej koledzy odkryli, że niektórzy pacjenci reagowali znacznie bardziej dramatycznie niż inni. Rak okrężnicy był szczególnie zagadkowy. W dwóch badaniach Topalian i jej koledzy leczyli łącznie 33 pacjentów z zaawansowanym rakiem okrężnicy za pomocą inhibitora PD-1. Spośród nich 32 wcale nie zareagowało. Ale na początku pierwszego badania był jeden pacjent, który miał całkowitą regresję guza, która trwała kilka lat. Z takimi wynikami - jeden sukces, 32 niepowodzenia - wielu naukowców mogło odrzucić lek jako bezużyteczny w zaawansowanym raku jelita grubego. Ale Topalian wciąż zastanawiał się nad tym jednym pacjentem.
Czasami bawiła się tym pacjentem z Pardollem. (Są małżeństwem od 1993 r. I prowadzą współpracujące laboratoria w Bloomberg-Kimmel Institute, gdzie Topalian jest także dyrektorem zastępczym.) Myślami Pardoll zwrócił się do kolegi Hopkinsa: Bert Vogelstein, jeden z wiodących światowych ekspertów w dziedzinie genetyki raka, i specjalista od raka jelita grubego. „Chodźmy porozmawiać z Bertem”, Pardoll zasugerował Topalianowi. To było na początku 2012 roku.
Tak więc para wraz z kilkoma kolegami z laboratorium pojechała windą jeden lot w górę z laboratorium Pardolla do laboratorium Vogelsteina. Opisali swoje ostatnie prace ludziom tam, w tym dziwne odkrycie samotnego pacjenta z rakiem, który zareagował na inhibitor punktu kontrolnego.
„Czy guz MSI był wysoki?” Zapytał Luis Diaz, genetyk raka, wówczas z grupy badawczej Vogelsteina.
MSI oznacza niestabilność mikrosatelitarną. Wysoki wynik wskazywałby, że guz pacjenta miał wadę w systemie korekty DNA. Gdy ten system działa poprawnie, eliminuje błędy występujące podczas replikacji DNA. Gdy zawodzi, w komórkach nowotworowych gromadzi się szereg mutacji. Z immunologicznego punktu widzenia pomocne może być wysokie „obciążenie mutacją”, ponieważ ułatwiłoby to rozpoznanie komórek nowotworowych jako układu obcego - prawie tak, jakby komórki nowotworowe miały przypięty znak „uderz mnie”.
Topalian skontaktował się z onkologiem z Detroit, tajemniczego pacjenta, prosząc o MSI guza. Rzeczywiście, było wysoko. Pardoll nazywa to „momentem eureki” badania.
Naukowcy potwierdzili, co podejrzewali genetycy: profil genetyczny zwany „wysokim MSI” sprawia, że guzy wyjątkowo reagują na inhibitory punktu kontrolnego. Tylko około 4 procent wszystkich zaawansowanych guzów litych ma wysoki wskaźnik MSI, ale ponieważ u około 500 000 pacjentów w USA zdiagnozowano zaawansowanego raka każdego roku, oznacza to, że około 20 000 może skorzystać. Profil genetyczny jest najczęstszy w raku endometrium, z czego około 25 procent ma wysoki MSI. Jest to dość rzadkie w przypadku innych nowotworów, takich jak rak trzustki i piersi. Rak okrężnicy mieści się w środkowym zakresie: około 10 do 15 procent wszystkich przypadków raka jelita grubego ma wysoki MSI.
W maju 2017 r. Amerykańska administracja ds. Żywności i leków zatwierdziła leczenie opracowane w Bloomberg-Kimmel Institute w celu leczenia pacjentów z wysokim MSI. Pembrolizumab, sprzedawany pod nazwą handlową Keytruda, został już zatwierdzony dla innych określonych rodzajów raka. (Zasłynął w 2015 r., Kiedy były prezydent Jimmy Carter wykorzystał go do wyleczenia z przerzutowego czerniaka, który rozprzestrzenił się na jego wątrobę i mózg.) Jednak w oparciu o wyniki badania Bloomberg-Kimmel Institute, FDA uczyniła Keytruda pierwszym lekiem na świecie być zatwierdzone dla wszystkich guzów o określonym profilu genetycznym - niezależnie od tego, gdzie pojawiły się w ciele.
„To kompletna zmiana paradygmatu” - mówi Pardoll. Dodał, że w tym historycznym kroku inhibitory punktu kontrolnego FDA uczyniły „pierwszym podejściem do leczenia przeciwnowotworowym”.
**********
Immunoterapia może stać się standardem leczenia różnych nowotworów. Prace, które są teraz wykonywane, zmuszają do ponownego rozważenia podstawowych zasad onkologii klinicznej - na przykład, czy operacja powinna być pierwszą linią leczenia, czy powinna następować po lekach takich jak Keytruda.
Pozostaje wiele pytań. Elizabeth Jaffee, członek panelu „księżycowego zdjęcia” zwołanego przez ówczesnego wiceprezydenta Josepha Bidena w 2016 r., Mówi, że zdaje sobie sprawę z niebezpieczeństwa nadmiernej sprzedaży leczenia. Chociaż działanie inhibitorów punktów kontrolnych może być „ekscytujące”, mówi, „musisz spojrzeć na to z innej perspektywy. Odpowiedź nie oznacza, że zostali wyleczeni. Niektórzy mogą mieć rok reakcji ”, ale rak może znów zacząć rosnąć.
 Elizabeth Jaffee, obecnie onkolog w Hopkins, była specjalistką biochemii w latach 70., kiedy po raz pierwszy zainspirowały ją wczesne badania immunoterapii na myszach. (Greg Kahn)
Elizabeth Jaffee, obecnie onkolog w Hopkins, była specjalistką biochemii w latach 70., kiedy po raz pierwszy zainspirowały ją wczesne badania immunoterapii na myszach. (Greg Kahn) Zabiegi mogą mieć również niepokojące skutki uboczne. Gdy komórki T zostaną uwolnione, mogą błędnie zidentyfikować własne komórki pacjenta jako najeźdźców i zaatakować je. „Zwykle skutkami ubocznymi są wysypki o niskim stopniu nasilenia lub zapalenie tarczycy lub niedoczynność tarczycy”, mówi Le. Zasadniczo można je kontrolować, odrywając pacjenta na chwilę od immunoterapii i przepisując sterydy.
Czasami jednak reakcja układu odpornościowego może rozpalić płuca, okrężnicę lub stawy lub zamknąć określone narządy. Pacjent może leczyć się na raka i wyjść z reumatoidalnym zapaleniem stawów, zapaleniem jelita grubego, łuszczycą lub cukrzycą. Najbardziej ekstremalne skutki uboczne „są ryzykowne i śmiertelne”, mówi Le. Czasami mogą wybuchnąć bez ostrzeżenia - nawet tygodnie po zakończeniu immunoterapii.
„Mieliśmy niedawno pacjenta, który uzyskał całkowitą odpowiedź” - to znaczy, że rak praktycznie zniknął - „który miał fatalne wydarzenie podczas terapii”, powiedział mi Le. Le mówi, że bardzo rzadko występuje tak poważny efekt uboczny. „Większość pacjentów nie dostaje takich rzeczy, ale kiedy to robią, czujesz się okropnie”.
Kolejną przeszkodą jest to, że sześć dostępnych obecnie na rynku leków hamujących punkt kontrolny działa tylko na dwóch systemach punktów kontrolnych, CTLA-4 lub PD-1. Ale komórka T ma co najmniej 12 różnych hamulców, a także co najmniej 12 różnych przyspieszeń. Konkretne hamulce i przyspieszacze wymagane do walki z chorobą mogą różnić się w zależności od rodzaju raka lub od pacjenta. Krótko mówiąc, istnieje wiele możliwości, które nie zostały jeszcze dokładnie zbadane.
Obecnie trwa ponad 1000 prób immunoterapii, z których większość prowadzona jest przez firmy farmaceutyczne. Wiele testowanych przez nich terapii to różne zastrzeżone odmiany podobnych leków. Program „raka księżyca” - obecnie nazywany Przełomem Raka 2020 - ma nadzieję usprawnić te badania, tworząc Globalną Koalicję Immunoterapii firm, lekarzy i ośrodków badawczych. Jednak przy wszystkich tych pieniądzach przekształcenie konkurencji we współpracę może okazać się trudne. Nerdowie nie są już bandą obcych.
Sean Parker, przedsiębiorca z Doliny Krzemowej, próbuje zastosować bardziej otwarte podejście. Parker zyskał sławę w 1999 roku, kiedy był współzałożycielem bezpłatnej platformy wymiany piosenek Napster. Nic więc dziwnego, że uważa, że dzielenie się informacjami jest kluczowe dla dalszego rozwoju immunoterapii. W 2016 r. Założył Parker Institute for Cancer Immunotherapy z 250 milionami dolarów ze środków własnych. Jego celem jest zebranie bieżących danych z sześciu głównych ośrodków onkologicznych w jego konsorcjum oraz osób z kilku innych ośrodków. Strony podpisują umowy, które dają im prawo własności do ich własnej pracy, ale pozwalają innym badaczom zobaczyć pewne anonimowe informacje, które gromadzą.
Jeffrey Bluestone, dyrektor generalny Parker Institute, jest immunologiem z University of California w San Francisco, który bierze również udział w badaniach cukrzycy typu 1 i bada tolerancję immunologiczną w transplantacji narządów. Rozumiejąc, w jaki sposób układ odpornościowy może strzelać, był szczególnie pomocny w znajdowaniu sposobów na aktywację komórek T bez powodowania niebezpiecznych skutków ubocznych. W przemówieniu w 2016 r. Na corocznej konferencji technologicznej Dreamforce Bluestone nazwał układ odpornościowy „inteligentną platformą technologiczną, która służy nam do odkodowania, a ostatecznie do wykorzystania w walce z rakiem. W przeciwieństwie do statycznych ataków z użyciem brutalnej siły, które próbowaliśmy w przeszłości na raka, jest to dynamiczny system, który może ewoluować guz ”.
Topalian uważa również duże bazy danych za kluczowy element przyszłości immunoterapii. „W ten sposób możesz połączyć dane dotyczące biopsji guza z cechami klinicznymi tego pacjenta - na przykład, ile mają lat i ile innych zabiegów mieli przed biopsją. Możesz również połączyć w testach DNA, markerach immunologicznych lub markerach metabolicznych w guzie. Wizja jest taka, że wszystkie te dane, pochodzące z pojedynczej próbki guza, mogą być zintegrowane elektronicznie i dostępne dla wszystkich ”.
Tymczasem Topalian kontynuuje współpracę z ekspertami Hopkinsa w dziedzinie genetyki, metabolizmu, bioinżynierii i innych dziedzin. Jedna z jej współpracowników, Cynthia Sears, niedawno otrzymała grant na badanie biofilmów - kolonii bakterii, które rosną w okrężnicy i mogą promować lub zapobiegać rozwojowi raka. Sears przygląda się, w jaki sposób określone „środowisko drobnoustrojów nowotworowych” wpływa na sposób, w jaki pacjent reaguje lub nie reaguje na immunoterapię przeciwnowotworową.
„Układ odpornościowy jest najbardziej specyficznym i najsilniejszym systemem zabijania na świecie”, mówi Pardoll, podsumowując stan immunoterapii na początku 2018 r. „Komórki T mają niesamowicie dużą różnorodność i 15 różnych sposobów zabijania komórek. Podstawowe właściwości układu odpornościowego sprawiają, że jest to idealna dźwignia przeciwnowotworowa. ”Ale nauka nie będzie w stanie w pełni zmobilizować tego systemu bez pomocy niezliczonych specjalistów, którzy pracują pod różnymi kątami, aby złożyć niezwykle złożoną układankę człowieka odporność.
**********



 Panna Vanessa w domu. Jej wnuk Lettie, odbity w lustrze, jest jednym z wielu krewnych, którzy regularnie odwiedzają ją, by ją sprawdzić. (Greg Kahn)
Panna Vanessa w domu. Jej wnuk Lettie, odbity w lustrze, jest jednym z wielu krewnych, którzy regularnie odwiedzają ją, by ją sprawdzić. (Greg Kahn)  Pacjentka z nowotworem Vanessa Johnson Brandon spoczywa w domu ze swoją córką, Kearą Grade. (Greg Kahn)
Pacjentka z nowotworem Vanessa Johnson Brandon spoczywa w domu ze swoją córką, Kearą Grade. (Greg Kahn)  Vanessa Brandon otrzymuje leczenie w szpitalu Johna Hopkinsa. (Greg Kahn)
Vanessa Brandon otrzymuje leczenie w szpitalu Johna Hopkinsa. (Greg Kahn) W mroźny sobotni poranek w styczniu spotkałem pannę Vanessę w jej nieskazitelnym salonie. „To była podróż”, powiedziała mi. „I z każdym krokiem jestem tak wdzięczna, że wciąż żyję”.
Panna Vanessa, która w lipcu skończy 64 lata, zebrała się, by dołączyć do naszej rozmowy. Obejmowało jej ciotkę, sąsiadkę, jej najlepszą przyjaciółkę i jej dzieci, Kearę i Stanleya. Na krześle do jadalni, pilnując swojej babci, siedział 16-letni syn Keari, Davion; Po schodach prowadzących do sypialni rozciągał się jej 20-letni syn Lettie. Wszyscy przyszli, aby upewnić się, że rozumiem, jak twarda jest panna Vanessa i jak bardzo ją kocham.
Dziś, po półtora roku leczenia Keytrudą, guzy panny Vanessy skurczyły się o 66 procent. Nadal łatwo się męczy i ma problemy z chodzeniem z powodu uszkodzenia nerwów spowodowanego wcześniejszymi cyklami chemioterapii. Mówi, że jej stopy czują się, jakby stała w piasku. Ale jest bardzo wdzięczna za to, że żyje. „Jestem na dwuletnim badaniu klinicznym i zapytałam doktora Le, co się stanie, gdy miną dwa lata”, powiedziała mi panna Vanessa. „Powiedziała:„ Mam cię, jesteś dobry, po prostu utrzymamy wszystko tak, jak jest ”. Według panny Vanessy Le powiedziała jej, żeby skupiła się na spędzaniu czasu z ludźmi, których kocha, robieniem rzeczy. ona uwielbia robić.
Dla panny Vanessy oznacza to gotowanie. Obecnie Keara musi wykonać wiele prac przygotowawczych, ponieważ uszkodzenie nerwów wpłynęło również na dłonie panny Vanessy, utrudniając jej posługiwanie się nożem lub obierakiem do warzyw. Nosi rękawiczki, by wyłapywać składniki z lodówki - uszkodzenie nerwów ponownie powoduje, że jej kończyny są bardzo wrażliwe na zimno. Czasami w trakcie przygotowywania posiłku musi się położyć.
Mimo to panna Vanessa powiedziała mi, że każdego dnia traktuje jako błogosławieństwo, i wymieniła rzeczy, które miała szczęście być świadkiem - rzeczy, których obawiała się zaledwie kilka lat temu, których nigdy nie dożyje. „Jestem tutaj, aby zobaczyć, jak Lettie kończy studia” - powiedziała. „Jestem tutaj, aby zobaczyć, jak Davion przechodzi do nowej oceny. Jestem tu, żeby zobaczyć, jak Zion zaczyna przedszkole ... ”Zamilkła, nie śmiejąc myśleć o kamieniach milowych, które czekają na młodszego brata i siostrę Syjonu, w wieku 1 i 2 lat.
„Kiedy jest twój czas, to twój czas - nie możesz tego zmienić”, powiedział Stanley, patrząc na swoją matkę. „Wszyscy wiedzą, że żyjesz, aby umrzeć. Ale nie sądzę, żeby to był jej czas.

Subskrybuj teraz magazyn Smithsonian za jedyne 12 USD
Ten artykuł pochodzi z kwietniowego wydania magazynu Smithsonian
Kupować